前回までのブログでは、隠れ糖尿病の早期発見、そしてメタボから糖尿病への進行メカニズムについて解説してきました。
今回の続々編のテーマは、多くの患者さんが外来で口にする不安─「親が糖尿病だから、自分もそうなるのでしょうか?」です。
答えを先にお伝えすると、家族歴があっても必ず発症するわけではない。ただし、対策の「開始時期」と「精度」は健康な家族歴のない方とは変えるべきというのが結論です。特に日本人は遺伝的にインスリン分泌能が低く、欧米人より痩せていても糖尿病になりやすい体質です。

今回のブログでは
■家族歴が糖尿病リスクを何倍上げるのか
■日本人特有の糖尿病体質
■家族歴がある人の早期発見・予防プラン
■「糖尿病の家族歴」だけでない、心血管リスクも見る拡大脂質パネル
■親の若年発症心筋梗塞は要注意─家族性高コレステロール血症(FH)のサイン
■科学的に証明された予防のエビデンスとCGM活用
についてお伝えいたします。

家族歴があると、糖尿病リスクはどれだけ上がるのか
エビデンス:家族歴と糖尿病リスク
| 家族歴 | 相対リスク(非家族歴者と比較) |
|---|---|
| 片親が2型糖尿病 | 約 2〜3倍 |
| 両親とも2型糖尿病 | 約 5〜6倍 |
| 一卵性双生児の一致率 | 約 70〜90% |
| 兄弟姉妹に2型糖尿病 | 約 3倍 |
※InterAct Consortium(欧州大規模コホート、Diabetologia 2013)および日本の久山町研究などのデータに基づく推定値。
一卵性双生児研究で一致率が7〜9割に達するという事実は、2型糖尿病の発症に遺伝要因が相当関与していることを示します。ただし一致率が100%ではないことも同時に重要で、遺伝素因があっても、生活習慣で発症時期を大きく遅らせる・回避することが可能です。
日本人は「痩せていても糖尿病になる」民族
日本人と欧米人の決定的な違い
欧米人の2型糖尿病は典型的に「高度肥満+インスリン抵抗性」が主体。これに対し日本人は膵β細胞のインスリン分泌予備能が欧米人の約半分と報告されており、BMI 23〜25程度の「やや太め」でも発症します。やせ型の糖尿病患者が全糖尿病の2〜3割を占めるのが日本人の特徴です。
なぜ日本人はインスリン分泌能が低いのか。これには複数の遺伝的要因が関わることが分かっています。
日本人の糖尿病リスクを高める主な遺伝因子
| 1 | KCNQ1遺伝子変異 インスリン分泌を制御するカリウムチャネル関連遺伝子。東アジア人で頻度が高く、日本人の糖尿病リスクを有意に上昇させます(Unoki H et al. Nat Genet 2008)。 |
| 2 | TCF7L2変異 世界的に最も強力な2型糖尿病感受性遺伝子。膵β細胞機能と血糖調節に関与します。 |
| 3 | 節約遺伝子仮説 飢餓への適応でエネルギーを内臓脂肪として蓄えやすい「省エネ体質」が、現代の飽食環境ではリスクとなります。東アジア人に顕著です。 |
これらの遺伝要因は変えられません。しかし、同じ遺伝素因を持っていても、適切な介入で糖尿病発症率を半分以下に抑えることができることが国内外の研究で証明されています。
家族歴がある人は、いつから・何を検査すべきか
健康診断任せでは不十分です。家族歴がある方には、以下の「強化版スクリーニング」をおすすめしています。
家族歴がある人の推奨チェックプラン
| 年齢・状況 | 推奨検査 | 頻度 |
|---|---|---|
| 30〜40代 | HbA1c、空腹時血糖、脂質(LDL-C・HDL-C・TG・non-HDL-C)、腹囲、血圧 | 年1回 |
| 40代以降 | 上記+75gOGTT、インスリン分泌能評価、CAVI/ABI | 2〜3年に1回 |
| HbA1c 5.6%以上 | 75gOGTT、体組成、CAVI/ABI、頸動脈エコー | 即実施 |
| LDL-C正常でもTG高値/HDL低値 | sd-LDLコレステロール(自費)を追加 | 一度は測定 |
| 親族に若年発症の心筋梗塞/高LDL-C | Lp(a)、sd-LDL、FH診断スコア評価 | 早期精査 |
| 妊娠時 | 妊娠糖尿病スクリーニング徹底 | 妊娠中2回以上 |
HbA1cだけでは不十分な点にご注意ください。前編でお伝えしたとおり、日本人は食後血糖が先に上がる「隠れ糖尿病」が多く、空腹時血糖・HbA1cが正常でもOGTTで初めて異常が見つかるケースが少なくありません。家族歴がある方には、40代以降に一度は75gOGTTを受けていただくことを強く推奨しています。
「糖尿病の家族歴」=「心血管病の家族歴」でもある
糖尿病の家族歴がある方は、血糖だけでなく脂質も欧米型の枠組みだけでは評価できないことが知られています。続編でも解説したとおり、糖尿病・メタボでは
- 中性脂肪(TG)高値
- HDLコレステロール低値
- sd-LDL(超悪玉コレステロール)増加
がセットで現れる「アテローム惹起性異常脂質」のパターンが多く、LDL-Cが正常でも動脈硬化が進行します。家族歴がある方には、通常の脂質検査にnon-HDL-Cを加え、必要に応じてsd-LDLコレステロールまで拡大して評価することをお勧めしています。
家族歴がある方におすすめの拡大脂質パネル
| 項目 | 何がわかるか |
|---|---|
| LDL-C(保険) | 基本の悪玉コレステロール |
| non-HDL-C(保険) | LDL以外の動脈硬化惹起リポ蛋白を含む包括的指標 |
| sd-LDL-C(自費) | 糖尿病・メタボで増える超悪玉。LDL-C正常例でも高値になることがある |
| Lp(a)(保険) | 遺伝的に決まる独立した動脈硬化リスク。生涯1度の測定で十分 |
| アポB・アポA1(保険) | 動脈硬化粒子数の直接評価 |
「親が若くして心筋梗塞」は要注意─家族性高コレステロール血症(FH)
糖尿病の家族歴に加えて「55歳未満の男性(女性は65歳未満)の親族に心筋梗塞・狭心症の既往がある」方、あるいは若くしてLDL-C 180mg/dL以上を指摘されている方は、「家族性高コレステロール血症(FH)」の可能性を念頭に置く必要があります。
FH(家族性高コレステロール血症)とは
LDL受容体関連遺伝子の変異により、生まれつきLDL-Cが高くなる最も頻度の高い遺伝性疾患(日本人の約300人に1人、ヘテロ接合型)。放置すると30〜50代で心筋梗塞を発症します。糖尿病が合併すると心血管リスクは相乗的に上昇します。
FHを疑う3つのサイン(日本動脈硬化学会・2022年版)
- 未治療のLDL-C 180mg/dL以上
- 腱黄色腫(アキレス腱肥厚9mm以上など)・皮膚黄色腫
- 若年発症の冠動脈疾患の家族歴(男性55歳未満・女性65歳未満)
2項目以上該当で臨床診断。該当する場合は通常より早期・強力なLDL-Cコントロール(70〜100mg/dL未満目標)が必要です。糖尿病の家族歴だけで安心せず、親族の「脳卒中」「心筋梗塞」「早逝」の既往もぜひ確認してみてください。
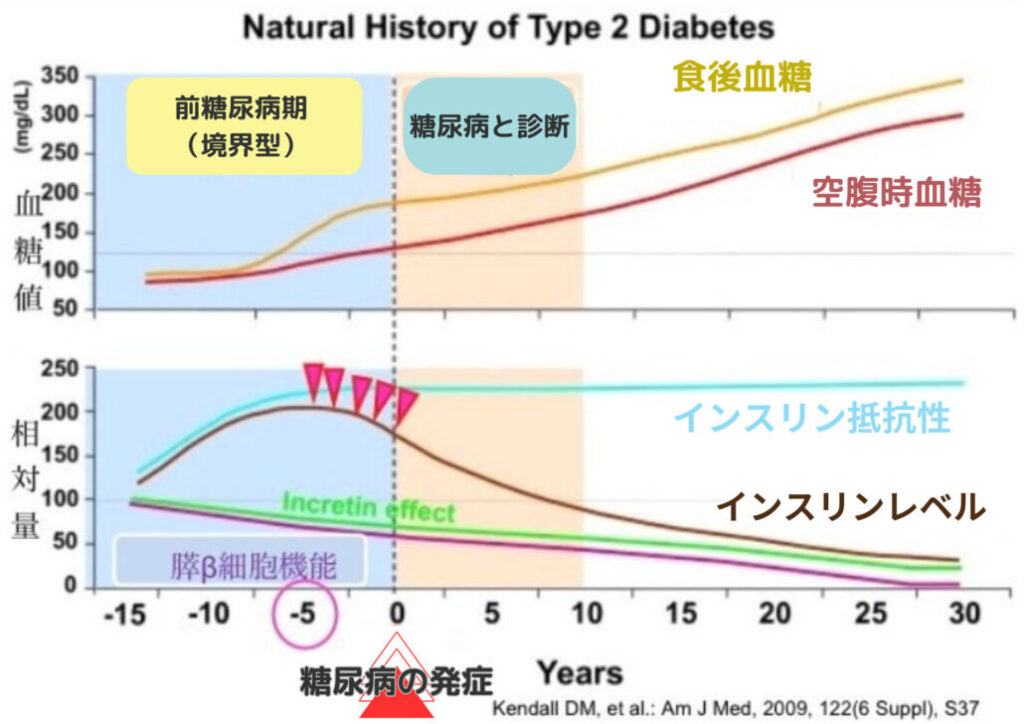
予防のエビデンス─生活習慣介入は薬より強い
米国DPP試験(Diabetes Prevention Program, NEJM 2002)
境界型糖尿病の約3,000人を3群に分けて3年追跡した大規模試験の結果:
| 介入 | 糖尿病発症リスク低下 |
|---|---|
| 生活習慣介入(体重7%減+週150分運動) | 58%低下 |
| メトホルミン(薬物療法) | 31%低下 |
生活習慣介入は薬物療法を大きく上回りました。特に60歳以上では生活介入の効果が71%に達しています。
日本人データ:JDPP研究(日本人糖尿病予防プログラム、Sakane N et al. BMC Public Health 2011)
日本人の境界型糖尿病患者を対象にした電話による生活指導介入でも、糖尿病発症が有意に抑制されることが示されました。「特別な施設や高額な指導でなくても、継続的に行動変容を支援すれば日本人でも予防効果が出る」という実践的な証拠です。
新しい武器─CGM(持続血糖モニタリング)で「自分の体質」を見える化
近年、糖尿病でない方でもリブレ(FreeStyleリブレ)などの持続血糖モニターを2週間装着し、日常の食事・運動・睡眠での血糖変動パターンを「見える化」する方が増えています。
CGMで分かること(家族歴がある方に特に有用)
- どの食べ物・組み合わせで自分の血糖が跳ね上がるか
- 食後血糖スパイクの有無・幅・持続時間
- 睡眠不足・ストレス時の血糖変動
- 運動(食後散歩など)の効果の実感
- 夜間低血糖・早朝高血糖の有無
「頭で分かっている」ことと「自分の血糖グラフで見る」ことのインパクトは全く違います。行動変容につながりやすく、家族歴がある方の予防に極めて有効なツールです。
※糖尿病と診断されていない方のCGMは自費診療となります。料金・期間については当院までお問い合わせください。
| 院長 五藤 良将 著書のご紹介 |
血液と体の「あぶら」を落とすスープ
アスコム / 2024年5月28日発売
糖尿病の家族歴があり、「薬に頼る前に食事から本気で改善したい」方へ。膵臓に優しい食物繊維・抗酸化食材を組み合わせた1日1杯のスープレシピを多数掲載しています。中性脂肪・LDLコレステロール・血糖値の同時改善を目指す方、ご家族で一緒に続けたい方の食卓に、ぜひお役立てください。
| Amazonで詳しく見る |
家族歴がある方へ─まとめとメッセージ
今日から実行してほしい6つのこと
- 30代からHbA1cを毎年チェック。健診の空腹時血糖だけでは不十分です。
- 40代以降、一度はOGTTを。隠れ糖尿病は空腹時検査で見逃されます。
- 脂質はLDL-Cだけでなくnon-HDL-Cも確認。糖尿病家族歴の方はsd-LDL(自費)・Lp(a)もぜひ一度測定を。
- 体重7%減・週150分運動をまず1年。薬より強い予防効果があります。
- 食事は「あぶらを落とす」食材選びから。日々の食卓改善のヒントは拙著『血液と体の「あぶら」を落とすスープ』(アスコム)でも詳しく紹介しています。
- 親族の「心筋梗塞」「脳卒中」「早逝」の有無も確認。糖尿病家族歴にこれが加わる場合はFHも念頭に置き、早期の血管年齢検査を。
家族歴は変えられない過去ですが、未来の発症時期は、あなたの今の選択で大きく変えられます。「親が糖尿病だったから」は、諦める理由ではなく、普通の人より5〜10年早く本気になる理由です。
竹内内科小児科医院では、HbA1c・75gOGTT・インスリン分泌能評価・CAVI/ABI(血管年齢)・頸動脈エコー・体組成評価・CGM(自費)・管理栄養士による栄養指導まで、家族歴がある方の予防プランをワンストップで提供しています。「親が糖尿病だから検査を受けたい」とお気軽にご相談ください。
3回にわたってお伝えした「隠れ糖尿病シリーズ」、早期発見と予防のヒントになれば幸いです。
参照:
・Knowler WC, Barrett-Connor E, Fowler SE, Hamman RF, Lachin JM, Walker EA, Nathan DM; Diabetes Prevention Program Research Group. ‘Reduction in the incidence of type 2 diabetes with lifestyle intervention or metformin.’ N Engl J Med. 2002;346(6):393-403.
・Unoki H et al. ‘SNPs in KCNQ1 are associated with susceptibility to type 2 diabetes in East Asian and European populations.’ Nat Genet. 2008;40(9):1098-102.
・Sakane N et al.; Japan Diabetes Prevention Program (JDPP) Research Group. ‘Prevention of type 2 diabetes in a primary healthcare setting: three-year results of lifestyle intervention in Japanese subjects with impaired glucose tolerance.’ BMC Public Health. 2011;11:40.
・InterAct Consortium; Scott RA, Langenberg C, Sharp SJ, et al. ‘The link between family history and risk of type 2 diabetes is not explained by anthropometric, lifestyle or genetic risk factors: the EPIC-InterAct study.’ Diabetologia. 2013;56(1):60-69.
・Kodama K, Tojjar D, Yamada S, Toda K, Patel CJ, Butte AJ. ‘Ethnic differences in the relationship between insulin sensitivity and insulin response: a systematic review and meta-analysis.’ Diabetes Care. 2013;36(6):1789-96.
・日本動脈硬化学会「動脈硬化性疾患予防ガイドライン2022年版」―家族性高コレステロール血症(FH)診断基準, 2022.
・Harada-Shiba M, Arai H, Ohmura H, et al. ‘Guidelines for the Diagnosis and Treatment of Adult Familial Hypercholesterolemia 2022.’ J Atheroscler Thromb. 2023;30(5):558-586.
・Hirano T. ‘Pathophysiology of Diabetic Dyslipidemia.’ J Atheroscler Thromb. 2018;25(9):771-782.
・Kaku K. ‘Pathophysiology of Type 2 Diabetes and Its Treatment Policy.’ JMAJ. 2010;53(1):41-46.


