
厚生労働省「令和5年国民健康・栄養調査」によれば、糖尿病が強く疑われる人は男性16.8%、女性8.9%。糖尿病を強く疑われる方は約1,000万人、そして糖尿病の可能性を否定できない人(いわゆる糖尿病予備群・境界型糖尿病)がさらに約1,000万人存在すると推計されています。
つまり日本人成人の約5人に1人は「糖尿病またはその一歩手前」という計算になります。
糖尿病は失明(糖尿病網膜症)、透析(糖尿病腎症)、下肢切断(糖尿病足病変)といった重篤な合併症を引き起こす怖い病気ですが、診断がつく前の「境界型(隠れ糖尿病)」の段階から、すでに動脈硬化や心血管疾患のリスクが上昇していることが大規模研究で明らかになっています(Cai X, BMJ 2020)。
だからこそ、明らかな糖尿病になる前に「隠れ糖尿病」をいち早く見つけ、予防することが極めて重要です。
このブログでは、
- 糖尿病の初期症状(5つのサイン)
- 日本人の糖尿病の特徴 ― 「やせ型でもなる」病態メカニズム
- 隠れ糖尿病(境界型)の診断 ― OGTTがなぜ重要か
- 境界型から糖尿病へ進む確率と心血管リスク
- 予防・改善の科学的根拠(日本・海外の大規模試験)
- 糖尿病になりやすい人のチェックリスト
を、最新のエビデンスに基づいて徹底解説します。
本ブログの概要はYouTubeでも分かりやすく解説しています。
1.日本の糖尿病 ― 「国民病」としての現実
|
【エビデンス】日本の糖尿病有病率 令和5年(2023年)国民健康・栄養調査(厚生労働省)では、糖尿病が強く疑われる者(HbA1c 6.5%以上または糖尿病治療中)の割合は男性16.8%、女性8.9%。糖尿病で治療中の総患者数は552万人(令和5年患者調査)に達し、前回調査から増加傾向が続いています。糖尿病予備群を加えると約2,000万人が「糖代謝異常」の状態にあると推計されます。 |
さらに注目すべきは、日本糖尿病学会の「糖尿病診療ガイドライン2024」トピックスで指摘されているとおり、日本人糖尿病患者の死因第1位はがん(約40%)、第2位は血管障害(心筋梗塞・脳卒中など)ということ。血糖コントロール不良は合併症だけでなく、がん罹患リスクや大血管障害の予後にも直結します。
2.糖尿病の初期症状 ― 見逃しやすい5つのサイン

糖尿病の初期症状は、高血糖が長期間持続した結果として現れます。いずれも「なんとなく調子が悪い」程度で見過ごされがちなため、意識して自分の体の変化に気を配ることが大切です。
① のどが渇く・多尿(口渇・多飲・多尿)
血液中の糖濃度が高くなると、体は血管外の水分を血管内に引き込んで血糖を薄めようとします。すると細胞脱水が起こり、強い口渇を感じます。また、血糖値がおよそ180 mg/dLを超えると腎臓の糖再吸収能を超え、尿中に糖が漏れ出します(尿糖)。糖は浸透圧を持つため水分を引き連れて排泄され、尿量・排尿回数が増加します。
頻尿とは医学的に1日8回以上の排尿と定義されます。夜間頻尿(就寝後1回以上起きて排尿)も重要なサインで、夜間の多尿は糖尿病だけでなく腎機能低下や心不全のサインでもあるため医師に相談してください。
② 尿が泡立つ
尿の泡立ちは、①尿の濃度が濃い、②尿に糖が含まれている、③尿にタンパクが含まれている、④尿路感染で細菌・白血球が含まれている、などで起こります。
尿糖だけなら泡はすぐ消えますが、たんぱく尿では泡がなかなか消えない(10秒以上残る)のが特徴。糖尿病腎症の初期では微量アルブミン尿(通常の試験紙法ではまだ陰性)が出始めるため、健診での尿検査に加え、尿中アルブミン/クレアチニン比の測定が早期発見に有用です。
③ 足がつる・しびれる
糖尿病神経障害の典型症状です。高血糖の持続によって末梢神経の軸索変性とシュワン細胞障害が起こり、左右対称性・両足先から始まる遠位対称性多発ニューロパチーとして現れます。患者さんはしばしば「砂利道を裸足で歩いているような違和感」「靴下を重ねて履いているような感覚」と表現されます。
こむら返り(足がつる)は神経障害に加えて、高血糖による体液バランスの乱れ(脱水・電解質異常)も関与します。夜間のこむら返りが頻回な場合、糖尿病のサインの可能性があります。
④ 感染しやすくなる(易感染性)
高血糖は白血球(特に好中球)の遊走能・貪食能・殺菌能を低下させます。また高血糖そのものが細菌の栄養源となり、皮膚の血流低下も加わって皮膚感染症・尿路感染症・歯周病・肺炎などにかかりやすく、治りにくくなります。特に膀胱炎を繰り返す・歯周病が悪化してきた・とびひのような皮膚感染を起こした等は糖尿病のサインかもしれません。
⑤ 倦怠感・体重減少(食べているのにやせる)
これは初期というより、すでに糖尿病が進行しているサインです。インスリン作用の不足によって、食事から摂取したブドウ糖を筋肉や脂肪組織にうまく取り込めなくなると、体は脂肪や筋肉を分解してエネルギーを得ようとします。結果、食事量は減っていないのに体重が減少します。
|
【警告】急激な体重減少は緊急受診を 数カ月で5kg以上の意図しない体重減少、強い口渇・多飲・多尿、強い倦怠感を伴う場合は、インスリンが極度に不足した状態(糖尿病ケトアシドーシスの前兆)の可能性があります。放置すると意識障害・昏睡に至る危険な病態です。早急に医療機関を受診してください。また、急激な体重減少は「劇症1型糖尿病」「膵臓がん」などの重大疾患のサインでもあり、必ず原因検索が必要です。 |
3.日本人の糖尿病の特徴 ― 「やせていてもなる」病態
欧米人の2型糖尿病は主にインスリン抵抗性(内臓脂肪肥満による)が主体で発症します。一方、日本人を含む東アジア人では、膵β細胞のインスリン分泌能が欧米人より低いことが分かっており、インスリン分泌不全が主体となる病態が多いのが特徴です。
|
【エビデンス】日本人は欧米人の約半分のインスリン分泌能
清野裕先生(京都大学名誉教授)らの古典的研究(1975年)以降の多数の報告で、健常日本人の75g経口ブドウ糖負荷試験(OGTT)におけるインスリン分泌量は、同条件の欧米人の約1/2であることが示されています(Seino Y, Proc Jpn Acad Ser B 2025)。さらに日本人の境界型糖尿病では、IGT(食後高血糖型)の比率が70~80%と高く、IFG(空腹時血糖異常型)の比率(20~30%)を大きく上回ります。 |
BMI 25未満の「やせ型」「普通体型」でも糖尿病を発症しやすいのは、この分泌不全の遺伝的背景があるためです。「太っていないから大丈夫」とは決して言えません。
4.隠れ糖尿病(境界型)とは ― 食後2時間値がカギ

一般的な健康診断では空腹時の血液検査が行われます。しかし前述のとおり、日本人の境界型糖尿病は「食後に血糖が急上昇するが、空腹時は正常」というパターンが大半を占めます。この段階では空腹時血糖もHbA1cもギリギリ基準内に収まることが多く、健診だけでは発見できない ―― これが「隠れ糖尿病」と呼ばれる所以です。
隠れ糖尿病を確実に拾い上げるには、75g経口ブドウ糖負荷試験(75gOGTT)で食後2時間値を測定する必要があります。食後2時間値が140 mg/dL以上200 mg/dL未満で「境界型(IGT: 耐糖能異常)」、200 mg/dL以上で「糖尿病型」と判定されます。
5.糖尿病の診断基準(日本糖尿病学会2024年版)

「糖尿病診療ガイドライン2024」(日本糖尿病学会)による分類を整理します。縦軸が空腹時血糖値、横軸が75gOGTT 2時間値です。
| 区分 | 空腹時血糖値 | 75gOGTT 2時間値 | HbA1c |
|---|---|---|---|
| 正常型 | 110 mg/dL 未満 | 140 mg/dL 未満 | 5.6% 未満 |
| 正常高値 | 100~109 mg/dL | ― | ― |
| 境界型 (予備群) |
110~125 mg/dL | 140~199 mg/dL (IGT: 耐糖能異常) |
5.6~6.4% |
| 糖尿病型 | 126 mg/dL 以上 | 200 mg/dL 以上 | 6.5% 以上 |
|
【ポイント】糖尿病の確定診断 日本糖尿病学会の診断基準では、糖尿病型を別日に2回確認することで糖尿病と診断します。ただし、①空腹時血糖≥126、②随時血糖≥200、③OGTT 2時間値≥200、④HbA1c≥6.5% のうち、血糖値(①②③)のいずれかとHbA1c(④)が同一検体で同時に糖尿病型であれば1回で診断可能です。また明らかな糖尿病症状(口渇・多飲・多尿・体重減少)や糖尿病性網膜症が確認できれば、1回の検査でも診断されます。 |

6.境界型から糖尿病へ ― どれくらい進むのか?
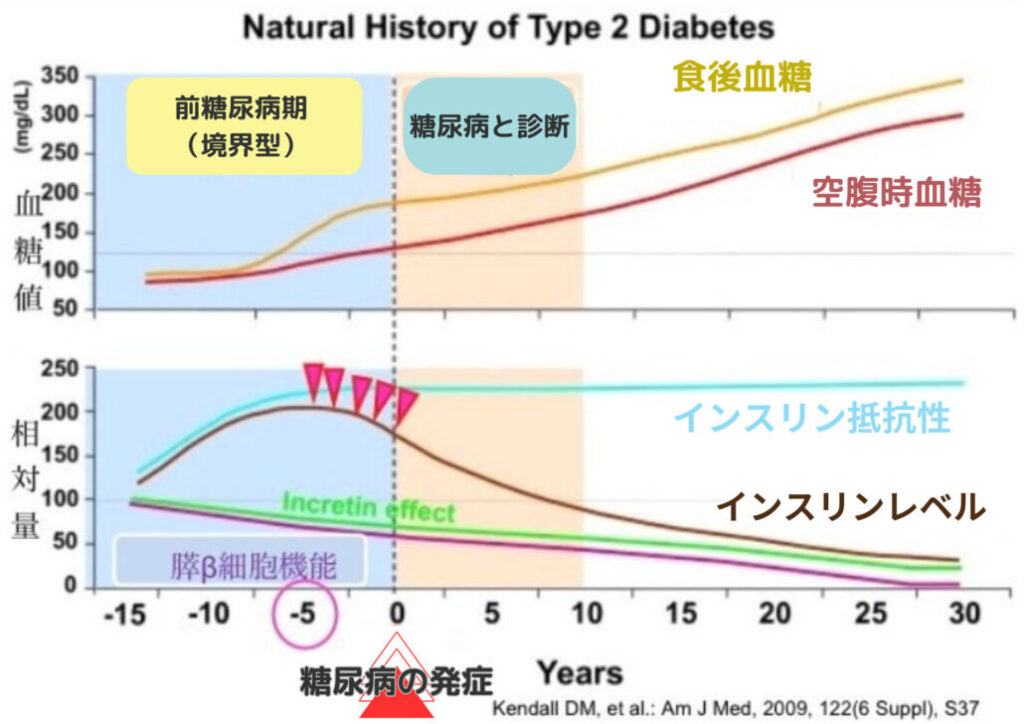
上の図はKendall先生の総説(Kendall DM, Am J Med 2009)を基にしたものです。糖尿病と診断される5~10年前から、食後血糖値(赤線)がすでに上昇している「境界型」の時期が存在します。膵β細胞は食後高血糖を抑えるためにインスリン分泌を過剰に頑張り続け、やがて疲弊してインスリン分泌能が低下。空腹時血糖も上昇して糖尿病発症に至る、という経過をたどります。
|
【エビデンス】日本人データ(TOPICS 3)― 境界型の糖尿病発症リスク
虎の門病院で行われた大規模前向きコホート研究(TOPICS 3: Heianza Y ら, Lancet 2011)では、6,241人の日本人を平均4.7年追跡した結果、空腹時血糖異常(IFG)とHbA1c 5.7-6.4%の両方を満たす人は、正常血糖の人に比べて糖尿病発症リスクが31.9倍(95%CI 22.6-45.0)に増加することが示されました。IFG単独でも6.16倍、HbA1c単独でも6.00倍のリスクです。 |
一度疲弊してしまった膵β細胞は元に戻りにくいため、β細胞疲労が起こる前の「境界型」の段階でいかに予防するかが、糖尿病発症を防ぐ最大のカギです。
7.境界型でも心筋梗塞・脳卒中のリスクは上がる
「まだ糖尿病と診断されていないから大丈夫」―― これは大きな誤解です。境界型(隠れ糖尿病)の段階で、すでに動脈硬化や心血管疾患のリスクが上昇していることが複数の大規模研究で示されています。
|
【エビデンス1】舟形研究(日本)― IGTは心血管死リスクの独立因子 山形県舟形町の住民2,651人を7年間追跡した「舟形スタディ」(Tominaga M ら, Diabetes Care 1999)では、IGT(食後高血糖型の境界型)は、空腹時血糖異常(IFG)と異なり、心血管死の独立したリスク因子であることが明らかになりました。さらに続報(Oizumi T ら, Metabolism 2008)では、IGTは脳卒中リスクも2倍以上に高めることが示されています。 |
|
【エビデンス2】BMJ 2020メタ解析 ― 境界型は心血管病・総死亡を有意に増やす
一般集団1,011万人を対象としたメタ解析(Cai X ら, BMJ 2020; 370:m2297)では、正常血糖と比較して境界型では、 |
「境界型ぐらいなら経過観察でOK」ではなく、「境界型こそ積極的に介入すべき」というのが現在の科学的コンセンサスです。
8.境界型からの予防 ― 生活改善にはこれだけの効果がある
「生活改善で本当に糖尿病が予防できるの?」という疑問に、世界と日本の大規模臨床試験が明確な答えを出しています。
|
【エビデンス3】米国DPP研究 ― 生活改善で発症リスク58%減 米国のDiabetes Prevention Program(DPP, Knowler WC ら, N Engl J Med 2002)では、境界型3,234人を生活改善群・メトホルミン群・プラセボ群にランダム化。平均2.8年後、生活改善群(減量7%+週150分以上の運動)では糖尿病発症リスクが58%減少、メトホルミン群では31%減少しました。さらに15年追跡したDPPOS(Lancet Diabetes Endocrinol 2015)では、この効果は長期にわたり持続することが確認されています。 |
|
【エビデンス4】日本人データ(JDPP, J-DOIT1)
日本糖尿病予防プログラム(JDPP, Sakane N ら, BMC Public Health 2011)では、平均BMI 24.5kg/m²の日本人IGT患者304名を対象に、プライマリ・ケア現場での生活指導を実施。3年後、介入群で体重・身体活動が有意に改善し、糖尿病発症抑制効果が確認されました。 |
|
【エビデンス5】DiRECT試験 ― 発症初期なら糖尿病が「寛解」する
英国のDiRECT試験(Lean MEJ ら, Lancet 2018)は、発症6年以内の2型糖尿病患者306名を対象に、3~5カ月間の低カロリー食(約830 kcal/日)による集中的減量プログラムを実施。結果、15kg以上の減量達成者の86%が糖尿病から寛解(HbA1c 6.5%未満、かつ糖尿病薬不要)。5年フォローアップでも効果は持続しています(Lancet Diabetes Endocrinol 2024)。 |
9.なぜ早期介入なのか ― 膵β細胞疲労のメカニズム
|
【メカニズム図解】境界型 → 糖尿病 へ至る4段階
|
上記のうち、ステージ1~2(境界型の時期)での介入であれば、生活改善による減量・運動療法でインスリン抵抗性を改善し、β細胞への負担を軽減することで、β細胞疲労の進行を食い止め、正常型への逆戻りも可能です。一方、ステージ4に至ってからでは完全な寛解は難しく、服薬・インスリン療法が必要になってきます。
10.糖尿病になりやすい人 ― チェックリスト

以下に当てはまる項目が多い方は、健診の空腹時血糖・HbA1cが正常でも、一度75gOGTTを受けておくことをお勧めします。
| リスク因子 | 基準・補足 |
|---|---|
| ① 肥満 | BMI 25以上(日本肥満学会基準)。特に内臓脂肪型(ウエスト:男性85cm以上、女性90cm以上)は要注意。 |
| ② 年齢 | 45歳以上で発症率が明確に上昇。65歳以上では男性20%以上が糖尿病。 |
| ③ 糖尿病の家族歴 | 両親のいずれかが糖尿病なら発症リスクは約3~4倍。両親とも糖尿病なら約6倍。 |
| ④ 運動不足 | 1日30分未満の身体活動。週150分以上の中等度運動が推奨。 |
| ⑤ 高血圧 | 診察室血圧 140/90 mmHg以上、または家庭血圧 135/85 mmHg以上。 |
| ⑥ 脂質異常症 | 中性脂肪(TG)150 mg/dL以上、HDLコレステロール 40 mg/dL未満(男)/50 mg/dL未満(女)、LDLコレステロール 140 mg/dL以上のいずれか。 |
| ⑦ 睡眠不足・不規則な生活 | 睡眠時間5時間以下、夜勤・交代勤務、夜食習慣は糖尿病リスクを有意に上昇。 |
| ⑧ 妊娠糖尿病の既往 | 妊娠糖尿病既往のある女性は、将来の2型糖尿病発症リスクが約7.4倍に増加(Bellamy L ら, Lancet 2009 メタ解析)。毎年の75gOGTT受診が強く推奨される。 |
| ⑨ 多嚢胞性卵巣症候群(PCOS) | インスリン抵抗性が背景にあり、糖尿病発症リスクが約4倍。 |
| ⑩ 喫煙 | 喫煙は糖尿病発症リスクを30~40%増加させる独立因子。 |
11.竹内内科小児科医院での検査・指導
|
【ポイント】当院で受けられる糖尿病関連検査
|
12.まとめ ― 「予備群」こそ動くべきタイミング
- 日本人の糖尿病はインスリン分泌不全が主体で、やせ型でも発症する。
- 境界型(隠れ糖尿病)の多くは食後高血糖型(IGT)で、健診の空腹時血糖・HbA1cでは見逃されやすい。
- 75gOGTTが隠れ糖尿病発見の最も確実な検査。
- 境界型のうちIFGとHbA1c両方陽性なら、糖尿病発症リスクは31.9倍(TOPICS 3)。
- 境界型の時点ですでに心血管死・総死亡リスクが上昇(舟形スタディ、BMJ 2020メタ解析)。
- 生活改善(7%減量・週150分運動)で糖尿病発症を58%抑制可能(DPP)。
- 発症早期なら15kg減量で86%が寛解(DiRECT)。
- 「まだ糖尿病じゃないから」は大きな誤解。境界型こそ介入のゴールデンタイムです。
健診で「血糖が少し高め」「HbA1cが5.6~6.4%」「空腹時血糖100~125 mg/dL」と指摘された方、ご家族に糖尿病の方がいらっしゃる方、肥満・高血圧・脂質異常症をお持ちの方は、ぜひお早めにご相談ください。早く気づいて、生活を正すことで、糖尿病は十分に避けられる、あるいは遅らせることができる病気です。
参考文献
- 日本糖尿病学会 編: 糖尿病診療ガイドライン2024. 南江堂, 2024.
- 厚生労働省: 令和5年 国民健康・栄養調査結果の概要. 2024.
- Heianza Y, et al. HbA1c 5·7-6·4% and impaired fasting plasma glucose for diagnosis of prediabetes and risk of progression to diabetes in Japan (TOPICS 3): a longitudinal cohort study. Lancet 2011; 378(9786):147-155.
- Tominaga M, et al. Impaired glucose tolerance is a risk factor for cardiovascular disease, but not impaired fasting glucose. The Funagata Diabetes Study. Diabetes Care 1999; 22(6):920-924.
- Oizumi T, et al. Impaired glucose tolerance is a risk factor for stroke in a Japanese sample ― the Funagata study. Metabolism 2008; 57(3):333-338.
- Cai X, et al. Association between prediabetes and risk of all cause mortality and cardiovascular disease: updated meta-analysis. BMJ 2020; 370:m2297.
- Knowler WC, et al. Reduction in the incidence of type 2 diabetes with lifestyle intervention or metformin. N Engl J Med 2002; 346(6):393-403.
- Diabetes Prevention Program Research Group. Long-term effects of lifestyle intervention or metformin on diabetes development and microvascular complications over 15-year follow-up: the Diabetes Prevention Program Outcomes Study. Lancet Diabetes Endocrinol 2015; 3(11):866-875.
- Sakane N, et al. Prevention of type 2 diabetes in a primary healthcare setting: Three-year results of lifestyle intervention in Japanese subjects with impaired glucose tolerance (JDPP). BMC Public Health 2011; 11:40.
- Lean MEJ, et al. Primary care-led weight management for remission of type 2 diabetes (DiRECT): an open-label, cluster-randomised trial. Lancet 2018; 391(10120):541-551.
- Kendall DM, et al. Clinical application of incretin-based therapy: therapeutic potential, patient selection and clinical use. Am J Med 2009; 122(6 Suppl):S37-S50.
- Seino Y. Pathogenesis of type 2 diabetes in Japan and East Asian populations: Basic and clinical explorations. Proc Jpn Acad Ser B Phys Biol Sci 2025; 101(2):61-85.
- Bellamy L, et al. Type 2 diabetes mellitus after gestational diabetes: a systematic review and meta-analysis. Lancet 2009; 373(9677):1773-1779.
|
監修:医療法人社団五良会 竹内内科小児科医院 院長 五藤 良将(ごとう よしまさ) 防衛医科大学校卒、自衛隊中央病院、自衛隊横須賀病院、千葉中央メディカルセンター、千葉メディカルセンター、津田沼中央総合病院を経て現職。内科・糖尿病・生活習慣病を専門とし、テレビ・雑誌等メディア監修多数。著書に『血液と体の「あぶら」を落とすスープ』(アスコム, 2024)など。 |


